Если вы читали Библию, то знаете (а если не читали – то сейчас узнаете), что там есть немало примеров чудесных рождений, и речь не только об Иисусе Христе. Исаак появился на свет, когда его родителям Сарре и Аврааму было по 90 и 100 лет соответственно, а Самсон, Самуил и Иоанн Креститель родились у бесплодных женщин. Спустя 2000 лет люди, о которых недаром сказано, что созданы они по образу и подобию, тоже научились создавать новую жизнь тогда, когда это на первый взгляд кажется невозможным. И именно с этими людьми и пообщался журналист «Инфоштаба» в рамках нашей постоянной рубрики «Как это работает», отправившись в Центр охраны здоровья и семейной репродукции Астраханской области. И теперь мы готовы рассказать вам, почему яйцеклетка подружилась бы с Морозко, что общего у человеческих эмбрионов и цыплят и есть ли смысл лежать после секса вверх ногами, чтобы гарантированно забеременеть.
Традиционно выражаем благодарность за помощь в создании репортажа пресс-службе министерства здравоохранения Астраханской области, а также принявших нас в своих пенатах главному врачу Центра Евгении Волынской и заведующей цитогенетической лабораторией медицинской организации Светлане Рипп.
Как это работает
Для начала традиционно давайте разберемся, чем занимается медицинская организация, где мы оказались. Центр охраны здоровья и семейной репродукции в первую очередь помогает семейным парам, столкнувшимся с проблемами зачатия – речь и про бесплодие, и про заболевания органов репродуктивной сферы. То есть это такой большой-пребольшой дом аистов, мимикрирующий под медицинскую организацию. Также это единственное учреждение в Астраханской области, проводящее пренатальную диагностику.
Каждая забеременевшая астраханка становится на учет в женскую консультацию, где бесплатно в течение беременности проходит два скрининга, в которые входят ультразвуковое исследование и биохимическое исследование крови. Их делают именно здесь. Согласно результатам, формируется группа риска по определенным заболеваниям, если кому-то это требуется – их направляют на консультацию в учреждение третьего уровня, таковым является перинатальный центр, где уже ранее побывал «Инфоштаб»: если пропустили этот наш репортаж, обязательно почитайте!
В целом, в Астраханской области ситуация аналогична общероссийской, диагноз «бесплодие» получают 15-17% пациентов , показатели по стране такие же. Диагноз ставится парам, чьи попытки зачать ребенка в течение года не увенчались успехом.
Среди женщин и мужчин бесплодие распределяется примерно одинаково, то есть 50% пар не могут зачать малыша из-за проблем у мужчины и столько же – у женщины. Впрочем, бывает и такое, что разной степени сложности есть у обоих.
«Мужчины стали обращаться за помощью к специалистам гораздо чаще. То есть, если раньше, лет 10 назад, в основном диагноз «бесплодие» был, скажем так, женской прерогативой, потому что на обследования приходили именно они, то сейчас мы видим, что и мужчины активно стали обращаться к урологам и андрологам. С 2024 года у нас в регионе также проводится диспансеризация для оценки репродуктивного здоровья, в ходе которой у мужчин выявляют проблемы в сфере репродукции», — рассказывает главный врач Евгения Волынская.
При этом Евгения Владимировна уточняет, что начинать заботиться о своем репродуктивном здоровье нужно как можно раньше. В идеале этим еще родители мальчика и девочки должны заниматься: водить детей на профилактические медицинские осмотры к гинекологу или урологу до достижения полового развития ребенка, потому что уже тогда можно и нужно выявить пороки развития и, если требуется, сделать операцию, избежав больших проблем с репродуктивным здоровьем в будущем, во взрослом возрасте.
Выход есть
Итак, давайте сразу обозначим максимально позитивный тезис, который станет лейтмотивом всей статьи: при современном уровне развития медицины пациентов, которые вообще ни при каких условиях не могут стать родителями, практически нет. Просто иногда этот путь достаточно сложен.
Нынешние вспомогательные репродуктивные технологии могут помочь стать биологическими матерями и отцами тем, у кого еще недавно на это не было шансов, поскольку их формы бесплодия были очень тяжелыми. Ведь помимо диагностики и лечения заболеваний к услугам будущих родителей такие методы, как ЭКО, донорские яйцеклетки и сперма и программы суррогатного и отложенного материнства. Каждый случай индивидуален, и в зависимости от ситуации врач дает совет, к какому решению стоит прибегнуть.
«На современном этапе развития науки крайне редки случаи абсолютного бесплодия, то есть когда пара не может иметь практически на 100% своих собственных детей. Скажем, казалось бы, патовая ситуация — у женщины после каких-либо операций или, например, врожденных аномалий отсутствует матка. Выход есть: у нее можно забрать ее собственные яйцеклетки, а выносит и родит ребенка суррогатная мать. Разве что тут есть возрастной ценз, после которого крайне сложно получить нужное количество яйцеклеток. Но при этом же женщина, находящаяся уже в менопаузе, может родить сама, используя донорские яйцеклетки. Да, она родит не своего биологического ребенка, но родит, и фактически это будет ее малыш», — поясняет главврач Центра.
Иногда пациенты сталкиваются с ситуацией, которую врачи называют идиопатическим бесплодием, то есть когда обследована женщина и она здорова, аналогично с мужчиной, а беременность не наступает. В народе такое называют «несовместимость», однако в медицине предлагают не использовать это определение. Поскольку подобная ситуация не говорит о том, что причины нет. Просто на современном этапе развития науки медики не могут ее обнаружить. В штате центра трудятся два генетика, в таких случаях нередко обращаются к ним. Но и они не всегда могут помочь, поскольку да, можно сдать кучу анализов и потратить очень много денег и таки выявить, в чем же дело, но это будет какой-то фактор уже на молекулярном уровне, и что с ним делать – ответа нет, поскольку вмешаться в гены репродуктивная медицина пока не может, не дошла еще до этого наука. Поэтому таким парам предлагают обычно донорские программы.
Головастики, вперед!
Если проблема выявляется на мужской стороне и состоит в качестве спермы, то есть несколько вариантов развития событий. Так, существует такая процедура, как искусственная инсеминация. Она подходит, если материал не очень эффективен при естественном оплодотворении, но в целом не безнадежен. Врачи отбирают самые лучшие сперматозоиды и дополнительно обогащают их по качеству и функциям при помощи специальных медицинских манипуляций, а затем помещают их специальным катетером в матку, а не во влагалище, чтобы сократить их путь к яйцеклетке.
Для более сложных случаев есть другой путь: процедура, которая называется ИКСИ — это инъекция сперматозоида непосредственно в ооцит, то есть прямо в цитоплазму яйцеклетки. Она используется при очень низких показателях спермы, когда в ней содержится едва ли не единичный сперматозоид. Кстати, если и одного нет, то врачи могут даже из яичек биопсировать их и провести оплодотворение с помощью микроманипулятора.
Это тоже банк, но есть нюанс
Итак, а как же быть, если нет самого материала в силу отсутствия его владельца? Можно воспользоваться донорской спермой, причем в настоящее время для того, чтобы использовать услуги банка спермы, не обязательно покидать малую родину. Даже те клиники, что не имеют собственных банков криоконсервированных клеток, например, в Центре его нет, работают с банками спермы из других регионов – материал просто прибудет курьерской доставкой в Астрахань.
Но для начала необходимо проконсультироваться с репродуктологом, а после уже можно обратиться в специализированные банки.
«В каждом регионе существует национальная специфика. И в зависимости от этого мы можем посоветовать конкретный банк, например, в пациентам из южных регионов часто рекомендуют обращаться в Казань», — поясняет Евгения Волынская.
Договор с банком пациентка заключает самостоятельно. В Центре отмечают, что эта процедура уже давно вполне заурядная ситуация в их медицинской практике.
«У меня прямо сейчас две пациентки в протоколе, прибегнувшие к помощи донорской спермы. Для пациентов это, конечно, не обыденная история, а для врачей – уже вполне», — говорит Евгения Владимировна.
Кстати, вполне себе не возбраняется использовать не только материал из банка спермы, но и попросить какого-то знакомого мужчину, кто кажется женщине подходящим, чтобы быть биологическим, а не фактическим отцом ее ребенку, но при этом она не хочет вступать с ним в интимную близость.
Для этого мужчина, прежде чем сдать материал, должен подписать информированное согласие, а после — пройти полное обследование на все инфекции, а также специфические генетические обследования, после чего он, материал, а не мужчина, полгода находится в карантине. Затем донор повторно обследуется на парентеральные инфекции, то есть гепатиты, ВИЧ, сифилис, и вуаля – можно пускать в дело головастиков.
Отметим, что мужчина сам решает, станет он анонимным донором или нет. Тут уже действуют личные договоренности, поскольку в случае отсутствия анонимности, если все получится, то после рождения ребенка женщина может предъявить мужчине юридические требования.
Ручная работа
Едем дальше. Как быть, если медицинские показания женщины таковы, что искусственная инсеминация не подходит? Тут на помощь приходит процедура ЭКО, то есть яйцеклетка и сперматозоид, взятый у партнера или полученный из банка спермы, соединяются в лабораторных условиях, и в организм женщины попадает уже готовый эмбрион.
ЭКО проводится бесплатно, входя в программу ОМС, однако для этого существуют определенные критерии. Пациентке не обязательно иметь диагноз «бесплодие», возможно получить услугу и просто при отсутствии партнера, но чтобы процедуру оплатило государство, у женщины должен быть нормальный овариальный резерв — больше пяти фолликулов суммарно на оба яичника (ключевой показатель репродуктивной функции, который отражает генетически запрограммированный запас яйцеклеток – прим. ред.), а уровень антимюллерова гормона надобно иметь не ниже 1,2 нг/мл. В противном случае женщина может прибегнуть к ЭКО, но за собственные средства.
При должных показателях количество процедур, которые можно получить по ОМС, не ограничено.
«Есть пациентки, которые при любом резерве, при любых обстоятельствах идут до конца. Как правило, они добиваются своей цели. Однако я все понимаю, ЭКО — это сложно, это определенный путь, психологический дискомфорт. Иногда бывает, что нужно даже не три-четыре попытки, а семь, а бывает, что с первого раза получается, таких пар достаточное количество», — делится главный врач медицинской организации.
Как же происходит это поистине волшебное действо, которым овладело человечество? Иначе, как чудом, назвать возможность создавать жизнь буквально своими руками, а не другими частями тела, как это задумала природа, мы и не можем.
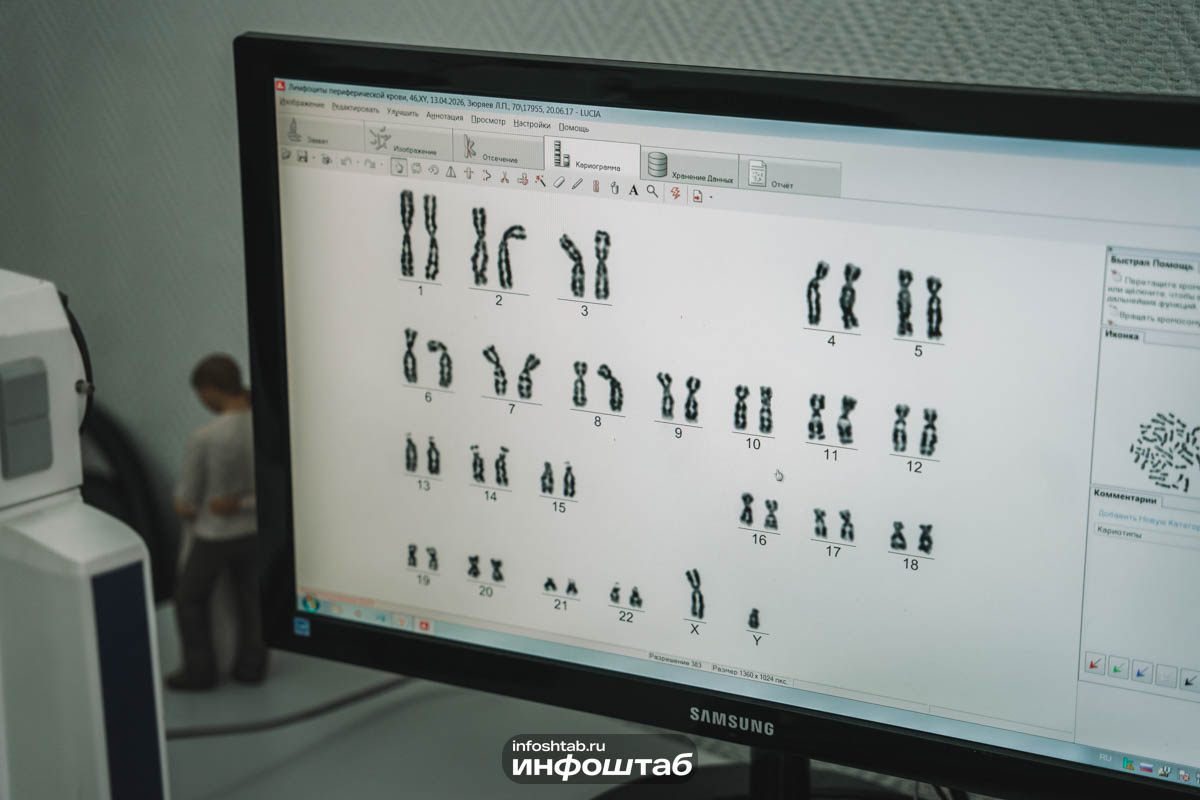
Под микроскопом в пробирке соединяют женский и мужской материалы и культивируют «состав» пять дней, затем выбирают самый лучший эмбрион. Доктор каждый день смотрит за процессом его формирования.
«Эмбрионы так же, как цыплята, вылупляются. Нам нужно следить, чтобы, когда он раскрывается из оболочки, его имплантировать. В этот момент он очень нежный становится, нужно быть очень аккуратными», — объясняет заведующая цитогенетической лабораторией Светлана Рипп.
Спустя пять дней в специальный катетер для переноса эмбриолог набирает материал под микроскопом в определенном порядке — воздух, эмбрион, воздух, а гинеколог водит его в полость матки под контролем УЗИ, чтобы обеспечить беспрепятственный проход – нельзя рисковать эмбрионом, отправляя его в добрый путь наобум, вслепую.
Оставшиеся эмбрионы можно заморозить и использовать при следующей попытке ЭКО, если текущая не увенчается успехом, или же если все получится, но спустя несколько лет появится запрос родить еще одного ребенка с помощью экстракорпорального оплодотворения. Но заморозить можно не только готовые эмбрионы, но и яйцеклетки, и самое время, собственно, перейти к рассказу о программе отложенного материнства.
Заморозить решение
Итак, что такое программа отложенного материнства? Это когда женщина всенепременно планирует стать мамой, но прямо сейчас по каким-то причинам не готова – строит карьеру, ищет любовь всей своей жизни или копит на трешку в новостройке, а часики, как известно, тикают. Мы ни в коем случае не сторонники любых эйджистких идей, однако против природы, как говорится, не попрешь, свой запас яйцеклеток, который будет дан на всю жизнь, девочка получает еще в животе у мамы, и после полового созревания начинает планомерно их терять каждый цикл, а оставшиеся — теряют свое качество. И выход именно заморозить яйцеклетки, пока они еще ого-го.
Специалисты советуют сделать это до 30 лет. Нет, после 30-ти женщина не старая — Екатерина Тихомирова нам всем еще в 1979 году доказала, что жизнь вообще еще только начинается в 40. Однако соломинки затем и существуют, чтобы стелить их там и сям, потому как надеясь на Бога, самому плошать не стоит, ведь где упадешь – не знаешь.
И вот именно криоконсервация может стать той самой соломинкой, если вы планируете родить ближе к 40 годам. Да, вообще не исключено, что у вас все получится естественным путем, но, как известно, лучше «на всякий случай», чем «кто бы мог подумать».
«Женщине старше 35 лет получить генетически здоровый эмбрион из своей яйцеклетки уже сложно — после 40 лет практически 100% эмбрионов являются носителями генетической аномалии. Значит, либо беременность не наступает, либо наступает, но потом выявляются всевозможные хромосомные пороки и аномалии у плода и она прерывается», — объясняет Евгения Волынская.
Также после 35 лет уже сложно набрать нужное для процедуры количество качественных яйцеклеток. Чтобы получить генетически здоровый эмбрион из материала, отобранного у женщины старше 35 лет, нужно порядка 15-20 яйцеклеток. Но у женщины 35+ на начало стимуляции по 5-6 фолликулов, а иногда и всего парочка, а значит ровно столько яйцеклеток будет по итогам стимуляции, а то и меньше, и посему банально будет недостаточно одной стимуляции и набирать нужное количество будут 5-6 циклов, то есть понадобится около года.
Использовать замороженные яйцеклетки можно и в 50 лет, никто не ограничивает вас во времени, однако все же желательно сделать это, по словам нашей собеседницы, где-то до 42 лет, ведь для того, чтобы ваши размороженные ооциты превратились в ребенка, придется прибегнуть к процедуре ЭКО, а процедура имеет свои этапы и ограничения и не на 100% дает результат с первой попытки, как мы уже выше обозначили.
Чтобы заморозить яйцеклетки, можно обратиться в любой центр репродуктологии. Да, и это тоже можно сделать в Астрахани, ехать куда-то необязательно. Процедура не входит в ОМС и является платной. Хранить материал можно и месяц, и год, и десять лет. Оплачивать можно и помесячно, и ежегодно – все зависит от конкретной ситуации: сколько времени женщина планирует хранить материал.
Женщина женщине дом
Итак, как вы помните, в самом начале мы всех обнадежили, что стать биологической матерью может почти каждая женщина вне зависимости от медицинских показаний. Мы от своих слов не отказываемся, однако ситуации бывают очень сложные, когда при всех современных технологиях забеременеть или выносить ребенка женщина все же не может. И тогда можно прибегнуть, что называется, к плану «Б», то есть к услугам суррогатной матери.
Как нам сообщили в Центре, среди астраханок есть и женщины, обратившиеся к услугам суррогатной матери, и те, кто ими становятся.
«Не могу сказать, что в Астрахани много таких пациенток, но они есть», — уточняет Евгения Владимировна.
Раньше эмбрион, который переносился в полость матки суррогатной мамы, мог состоять из любых яйцеклеток, вплоть до ее собственных или донорских, но с 2020 года по закону это могут быть исключительно яйцеклетки биологической матери.
В каких случаях врач может посоветовать женщине этот путь? Если по каким-либо причинам она не может выносить беременность — декомпенсированный сахарный диабет или тяжелое аутоиммунное заболевание, — или абсолютно не может забеременеть, потому что, скажем, у нее удалена матка или это врожденная аномалия, но при этом есть яичники.
Программа суррогатного материнства реализуется за счет собственных средств. Между биологической и суррогатной матерями заключается договор в рамках гражданско-правовых отношений, и биологическая мать приводит в клинику суррогатную, поскольку перед процедурой ЭКО она должна пройти все необходимые обследования либо предоставить комплект документов медицинского обследования, подтверждающий, что она может выносить и родить ребенка.
Расслабиться и получать удовольствие
Под конец нашей беседы мы попросили собеседницу «Инфоштаба» рассказать какую-нибудь чудесную историю, которая подарит надежду на хэппи энд нашим читателям, которые, возможно, сейчас столкнулись со сложностями с зачатием ребенка.
«Таких историй очень много,- безапелляционно заявила Евгения Волынская, отдельно подчеркнув, что главное не отчаиваться и не зацикливаться на существующей проблеме. — Вот совсем недавний случай. 10 лет у пары стоял диагноз «бесплодие». Мы провели программу ЭКО, беременность не наступила. Женщина очень сложно переживала неудачу. Начали готовиться к следующему переносу и она мне пишет, что не придет, потому что забеременела.
В прошлом году родила ребенка пациентка, у которой было семь ЭКО. Самое первое делала у нас, беременность не наступила, эмбрионы оставили, они лежали у нас на хранении, ездила и в Москву, и в Волгоград, на седьмую попытку вернулась к нам, откуда начинала, и — забеременела.
Я своим пациенткам всегда говорю, что не надо считать фертильные дни, потому что это бессмысленно, а просто жить в свое удовольствие. И вести регулярную половую жизнь — 2-3 раза в неделю, не раз в месяц. И речь исключительно о вагинальном сексе. Я давно работаю в медицине и поэтому это уточняю, потому что пациентки разные бывают и встречаются те, кому это стоит обозначить.
И не надо никаких «свечек» держать после близости — лежать вверх ногами! И графика не надо, мол, сегодня не будем, мы должны завтра. Принято считать, что фертильное окно в середине цикла, но когда овуляция мы знаем только приблизительно, особенно у женщин с нерегулярным менструальным циклом. Вот женщина приходит к нам, мы отслеживаем у нее рост фолликула, проводим фолликулометрию и видим, что у некоторых овуляция на 12-й день цикла, а кого-то вообще на 21-й день может быть. А может в этот цикл вообще нет овуляции. Поэтому лучше отпустить ситуацию. Я иногда вообще рекомендую паре перед сексом устроить романтический ужин и просто расслабиться».
На этой позитивной ноте мы хотим закончить наш репортаж. Да, в Астрахани уже навсегда замер троллейбус в троллейбусном парке и вовсе не от того, что перепутал механик провода по запарке, но люди тут ночами все равно делают новых людей. А если что-то идет не так, то им на выручку приходят те, кто помогает делать их днем. И значит, все обязательно получится!